La viruela del mono: tropezar de nuevo en la misma piedra
2024
La viruela fue una enfermedad devastadora que afectó a la humanidad durante milenios, causando millones de muertes en los más de 3.000 años de existencia que al menos convivió de forma natural con las personas. Pero también es una excepción en la lucha de la humanidad contra las enfermedades infecciosas, ya que es la única que ha conseguido derrotar. En 1796 Jenner creó la primera vacuna de la historia, una vacuna que iba dirigida a protegernos de la viruela.
La OMS asumió en 1967 una estrategia intensiva de lucha contra la viruela a través de la inmunización y el seguimiento de casos, y en 1980 declaró la erradicación de esta enfermedad. Por tanto, no tenía sentido seguir inmunizando a la población, e incluso algunos países como Estados Unidos habían dejado de vacunar en 1972, antes de la erradicación oficial.
La viruela del mono, también conocida como viruela símica o monkey pox, de la que se está hablando en estos últimos años no es una enfermedad nueva. Se detectó por primera vez en 1958 en Dinamarca, en colonias de monos criados para investigación. El primer caso en humanos se constató por primera vez en 1970 en un niño de 9 meses, en una región de la República Democrática del Congo donde se había erradicado la viruela humana en 1968. La viruela del mono es una zoonosis viral, un virus transmitido a los humanos por los animales, con síntomas similares a los observados en el pasado en pacientes con viruela humana. No obstante, hasta el momento, es mucho menos grave. La tasa de letalidad de la viruela humana alcanzaba al 30% de las personas infectadas, mientras que ahora nos movemos en unas cifras mucho más bajas, aunque no por ello poco importantes.
La viruela del mono suele ser autolimitada, lo que significa que generalmente se resuelve por sí sola en un período de 2 a 4 semanas. Su clínica puede ser muy variada, y suele aparecer entre 5 y 21 días después de su exposición. Lo más característico es la aparición de erupciones cutáneas (unas pocas o muchas de ellas) que empiezan como una mancha y pasa luego a vesículas llena de líquido, que puede picar o doler, con un alto riesgo de infección grave si no se tratan. Posteriormente estas vesículas se secan, se hacen costras y se caen. También pueden aparecer al principio con otros síntomas inespecíficos, como fiebre alta, dolores de cabeza, musculares..., que complica el diagnóstico clínico, pues pueden confundirse con muchas otras enfermedades. Las complicaciones de la viruela del simio, además de las infecciones dérmicas (celulitis), pueden incluir otras infecciones secundarias, como bronconeumonía, sepsis, encefalitis o infección de la córnea, que puede provocar pérdida de visión. El diagnóstico más exacto se consigue con pruebas de PCR, algo que es complicado de conseguir en zonas rurales de África.
En África, se ha encontrado evidencias de infección por el virus de la viruela del simio en muchos animales, incluidas las ardillas, las ratas, los lirones, o diferentes especies de monos, por lo que es fácil su extensión. Existe la transmisión de animal a humano (zoonótica) que puede ocurrir por contacto directo con la sangre, fluidos corporales o lesiones cutáneas o mucosas de animales infectados, también la transmisión de persona a persona. Esta última puede resultar del contacto cercano con secreciones respiratorias, lesiones en la piel de una persona infectada u objetos recientemente contaminados. La transmisión a través de gotitas de partículas respiratorias generalmente requiere un contacto cara a cara prolongado, lo que pone en mayor riesgo al personal sanitario y a los miembros del hogar de la persona infectada. La transmisión también puede ocurrir a través de la placenta de la madre al feto (lo que puede conducir a la viruela símica congénita) o durante el contacto cercano durante y después del nacimiento. La viruela símica se propaga por contacto directo de cualquier tipo, lo que incluye los besos, el contacto, y las relaciones sexuales.
Las personas con mayor riesgo de sufrir un cuadro grave de la enfermedad o complicaciones son las mujeres embarazadas, los niños y niñas y las personas inmunodeprimidas. Los casos graves están relacionados con el grado de exposición al virus, el estado de salud del paciente y la naturaleza de las complicaciones.
Esta enfermedad es causada por un virus que pertenece al género de los Orthopoxvirus, al igual que la viruela humana. Existen dos clados genéticos (o variantes del original) distintos del virus: El clado I, (que tiene ahora los subclados Ia y Ib) relacionado con la cuenca del Congo, tiende a ser más virulento, mientras que el clado II, (que tiene los subclados IIa y IIb) de África occidental, suele causar una enfermedad menos grave. Las vacunas que aún se tienen para poder combatir un potencial resurgimiento de la viruela humana parecen también proteger contra la viruela símica, aunque en los menores de edad no hay evidencias de ello.
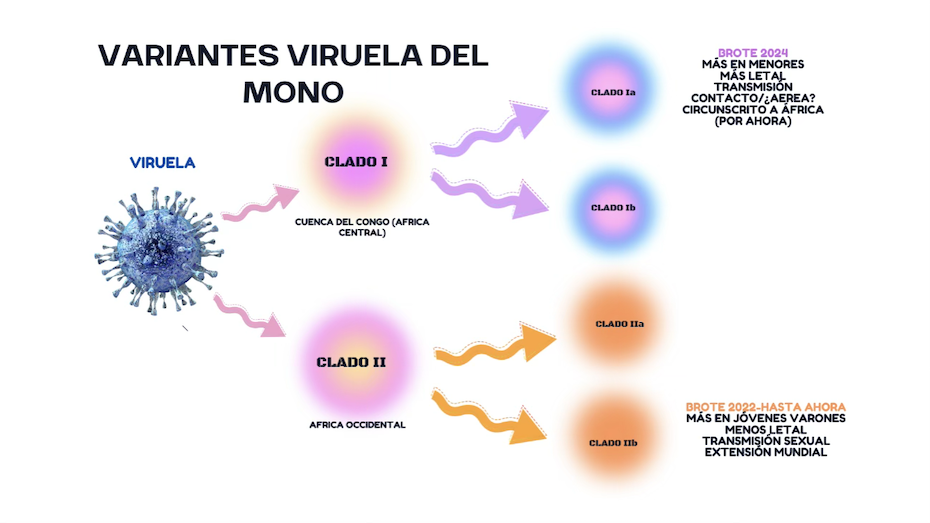
Hasta 2022 la enfermedad estaba circunscrita a África Occidental y Central, por lo que no acaparaba mucha atención de la comunidad internacional. En mayo de 2022, además de detectarse en los países africanos habituales, se detectaron grupos de casos de viruela símica en varios países no endémicos, entre ellos España. La OMS declaró en julio de 2022 una emergencia de salud internacional, cuando ya había 75 países afectados. En mayo de 2023, después de más de 87.000 personas infectadas en el mundo, con 140 muertes en 111 países afectados, la OMS levantó el estado de emergencia, después de que se produjera un descenso sostenido de los casos en el mundo. No obstante, la OMS avisaba que había que estar vigilantes ya que seguían apareciendo casos, aunque no los suficientes como para mantener una alerta internacional. Hasta el 31 de agosto de 2024 se habían confirmado un total de 106.310 casos y 234 muertes en 123 países. De hecho, aún en estos momentos siguen apareciendo casos vinculados a este brote que fue causado por una cepa del clado IIb, que tenía unas características específicas. La vía de transmisión más frecuente era por vía sexual, especialmente entre hombres jóvenes o de mediana edad que tenían sexo con hombres, y su tasa de letalidad era muy baja, de alrededor del 0,5%.
Pero todo cambio en 2023. La R.D. del Congo comenzó a sufrir un enorme aumento de casos del clado I. Dada su expansión hacia varios países vecinos, el 14 de agosto de 2024 el director general de la OMS declaró de nuevo una emergencia de salud pública de importancia internacional por un nuevo brote de viruela símica. Al principio, se relacionaba esta situación con el clado Ib y con una vía de transmisión principalmente sexual. En abril de 2024, en Sur Kivu (R.D. del Congo) se identificaba por primera vez una nueva subvariante, el clado Ia, que tenía características específicas, posiblemente una mutación debida a que no se controló adecuadamente el brote que afectaba a ese país. Aún se desconocen muchas cosas de este clado, pero sabemos que afecta mucho más a la población infantil, que es más mortal y que la transmisión aérea posiblemente sea la vía más frecuente de contacto. Tiene asociada una tasa de letalidad del 3%. Los niños menores de 15 años representan más del 65% de los casos confirmados y más del 80% de los fallecidos. Por el momento, no ha habido casos fuera de la región, pero el riesgo de extensión es considerable y las autoridades sanitarias de muchos países ya se han puesto en alerta. El CDC (Centro de control y prevención de enfermedades, en sus siglas en inglés) de África ha constatado desde enero de 2024 hasta septiembre del mismo año 6.806 casos confirmados de viruela del mono, 34.297 sospechosos y 866 muertes, con una tasa de letalidad del 2,52%. Estas cifras seguramente esconden muchos más casos, debido sobre todo a las dificultades para conseguir diagnosticarlos en zonas aisladas.
Esta situación produjo un consenso en la comunidad internacional para que se utilizaran todas las herramientas posibles para atajar este brote, entre ellas las vacunas, a pesar de que, como ya hemos mencionado, no existían evidencias de que sean útiles para proteger a la población infantil. La OMS precalificó el 13 de septiembre de 2024 la primera vacuna contra la viruela del mono (la MVA de Bavarian Nordic), con el fin de poder utilizarla en este brote, afirmando que “la vacunación desempeñará un papel fundamental en la lucha contra el brote”. Esta precalificación vino casi un mes después de que el director del CDC de África, el Dr. Kaseya, solicitara el 17 de agosto que se enviaran 10 millones de dosis de vacunas para África en 2025, más 2 millones durante lo que quedaba de 2024.
El Dr. Kaseya había afirmado pocos días antes que África no había recibido en el anterior brote de 2022 todo el apoyo urgente que necesitaba. Y esto fue debido a la falta de interés internacional, una vez, los casos globales disminuyeron, aunque en África siguieran creciendo. El Dr. Kaseya solicitó a la comunidad internacional un cambio de enfoque en este nuevo brote para apoyar los esfuerzos de los países africanos. A esa falta de interés de los países más enriquecidos, podemos añadir el acaparamiento que se hizo, una vez más, en vacunas por parte de varios países en el anterior brote, y que denunciamos en el informe de 2022. Estos comportamientos distan mucho de ser los más adecuados para afrontar cualquier problema global de salud, pero no parece que hayamos aprendido.
La comunidad internacional se ha comprometido hasta el momento en hacer llegar a la R.D. del Congo, el país más castigado, 3,6 millones de vacunas, pero esas son solamente el 36% de lo solicitado por el CDC de África. 620.000 dosis eran de la vacuna MVA-BN que donaba la Comisión Europea, Estados Unidos y varios países europeos entre los que se contaba España; y 3 millones de dosis provenían de Japón de su vacuna LC16 que, si bien ha sido bien recibida por las autoridades africanas, no cuenta hasta el momento de la aprobación de la OMS, y no hay mucha evidencia de su utilidad en brotes epidémicos, como si la tiene la MVA-BN. El problema no es solamente “poner en la puerta del país las vacunas”. Es necesario cambiar totalmente la forma de enfrentarnos a estos problemas internacionales en salud si queremos evitar su expansión global.
El primer paso debería ser un compromiso más profundo de la comunidad internacional con la salud global, dejando de lado los localismos y egoísmos que provocan o la falta de interés o el acaparamiento de productos, solamente “por si acaso”, retrasando las respuestas necesarias en las zonas cero, algo que es completamente ineficaz incluso para nosotros mismos. Un Tratado Pandémico eficaz supondría una mejora en este sentido, y el papel de la OMS, como garante público de la salud mundial, se vería reforzado para poder tomar decisiones de este tipo. Además, es necesario una mayor agilidad en las tomas de decisiones políticas que favorezcan la toma de decisiones técnicas, que no pasen meses desde que se identifique un brote hasta que la comunidad internacional se ponga en marcha. Un Tratado Pandémico bien estructurado ayudaría también en este sentido.
Los países que suelen sufrir al principio estos brotes tienen unos sistemas de salud frágiles, que es necesario reforzar. Para ser eficaz, una campaña de vacunación necesita, al menos, una gestión de transporte y almacenamiento adecuados que incluya una cadena de frío, un personal suficiente y capacitado y una población concienciada. En un primer momento de urgencia de este brote, la llegada de las vacunas a las zonas más afectadas no se produjo de manera inmediata. Además, es necesario reforzar la capacidad diagnóstica para poder tener un mapa real de la relevancia de la evolución de la enfermedad, y también de la capacidad terapéutica, que en zonas rurales suele estar limitada.
Por último, la mejora de la participación de la población en las propias soluciones, no solo accediendo a una información veraz, sino una implicación más directa en la implementación de soluciones locales que no tiene que ser homogéneas dependiendo de las zonas, es otro elemento que suele quedarse siempre en los documentos, pero no se hacen realidad. Necesitamos herramientas mucho más operativas que nos permitan afrontar problemas como el de este nuevo brote de la viruela del mono. Pero también necesitamos reflexionar sobre las bases sociales, políticas y económicas que fundamentan nuestras sociedades, unas bases que no solamente favorecen la inequidad y que dificultan en gran medida la búsqueda de soluciones globales y equitativas, sino que permite repetir errores en periodos cortos de tiempo, como es en la gestión de brotes que potencialmente podrían ser peligrosos para el conjunto de la humanidad. Tenemos que reconocer que si este brote salta a los países occidentales y son los y las menores de estos países quienes se ven afectados, la respuesta no solamente sería más intensa, sino que el interés de controlar este brote en su lugar de origen sería mucho mayor. La burbuja en la que vivíamos antes de la COVID-19 en los países de renta alta ya estalló, y nos mostró como debemos de tener una respuesta rápida ante cualquier amenaza global. Pero parece que no hemos aprendido lo suficiente como para afrontar nuevos brotes epidémicos, que, al final, pueden llagar a afectarnos, sea la viruela del mono, sea cualquier otro brote que pueda aparecer en el futuro.
En resumen, la situación general de la mejora de la salud mundial no puede ser optimista. Existen las estrategias y una buena identificación de los problemas, pero falta voluntad política y compromisos reales que permitan lograr los progresos que pretendemos alcanzar en los próximos 6 años. Aunque también existen avances considerables que nos permiten afirmar que, incluso si no se alcanzaran las metas propuestas, el esfuerzo por llegar lo más cerca posible merece la pena, pues se evitarían muchas muertes evitables y sufrimiento, y puede enseñarnos el camino para seguir trabajando más allá de 2030.